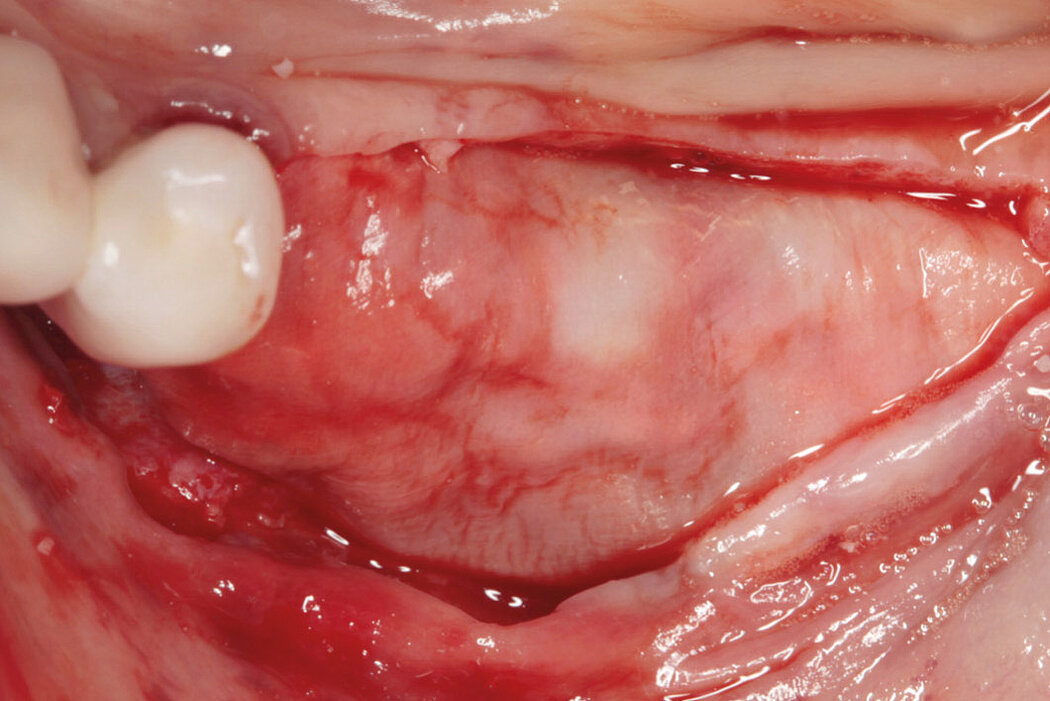
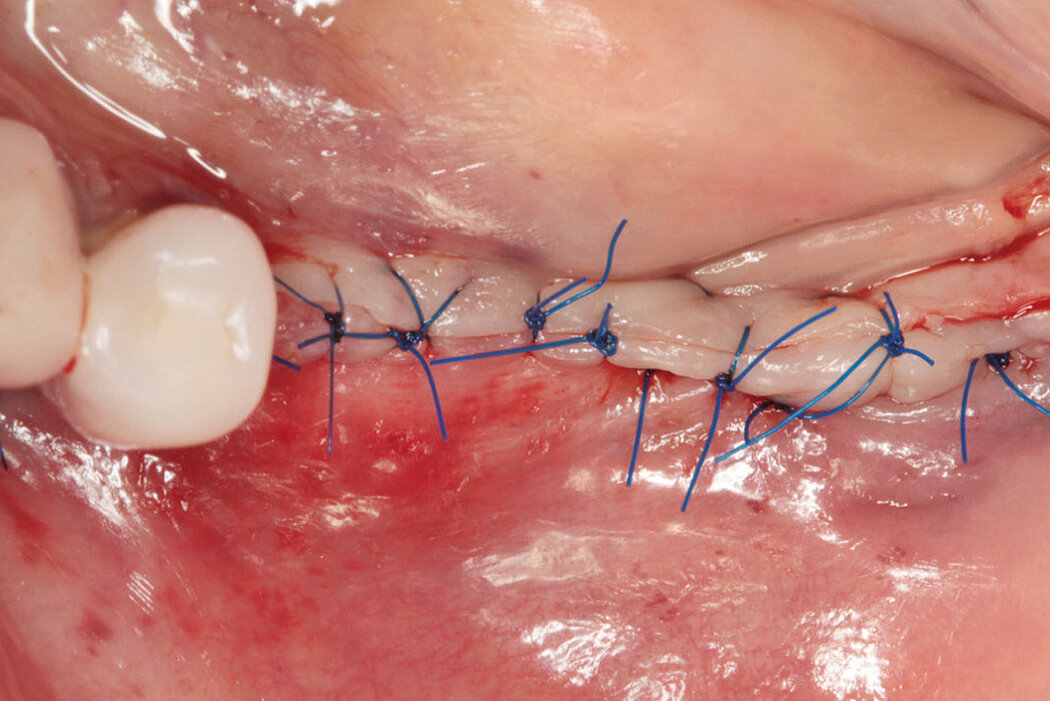
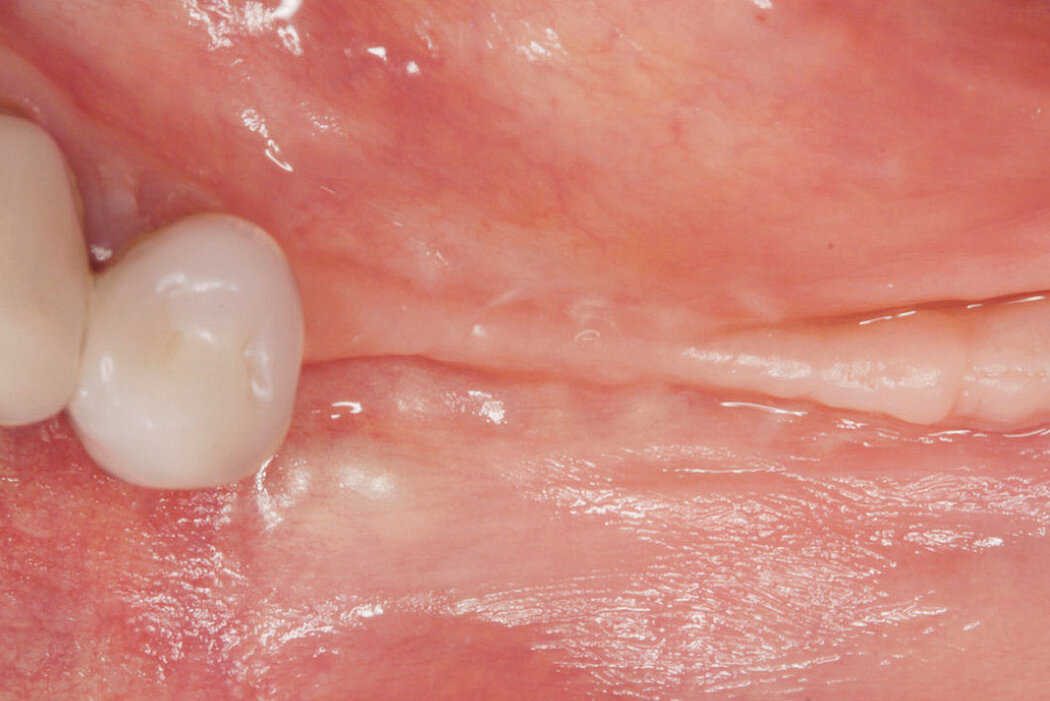
Prävention und Therapie von Periimplantitis

Augmentationskonzepte für den Langzeiterfolg von Implantaten
Bewährte und vorhersagbare Augmentationskonzepte sichern den Langzeiterfolg von Implantaten
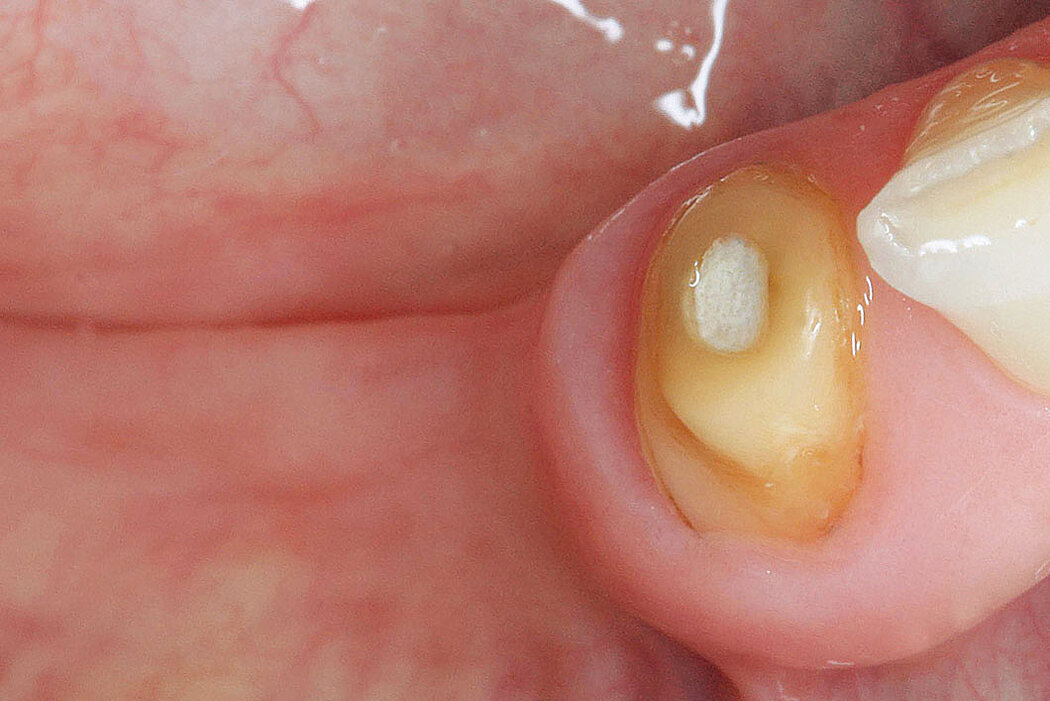
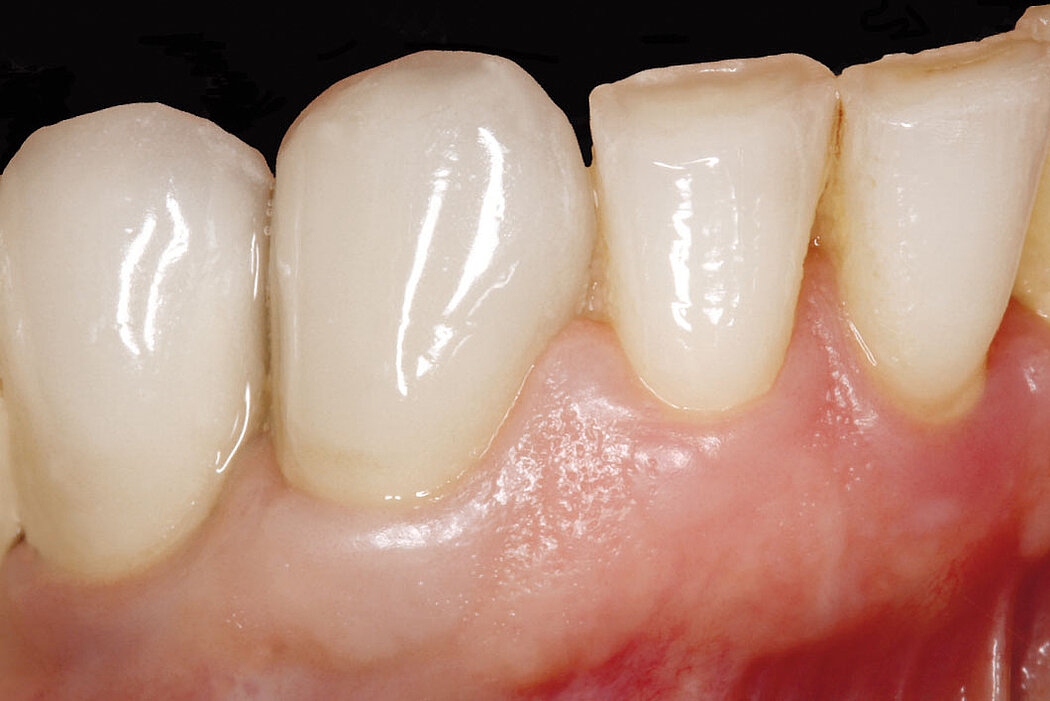
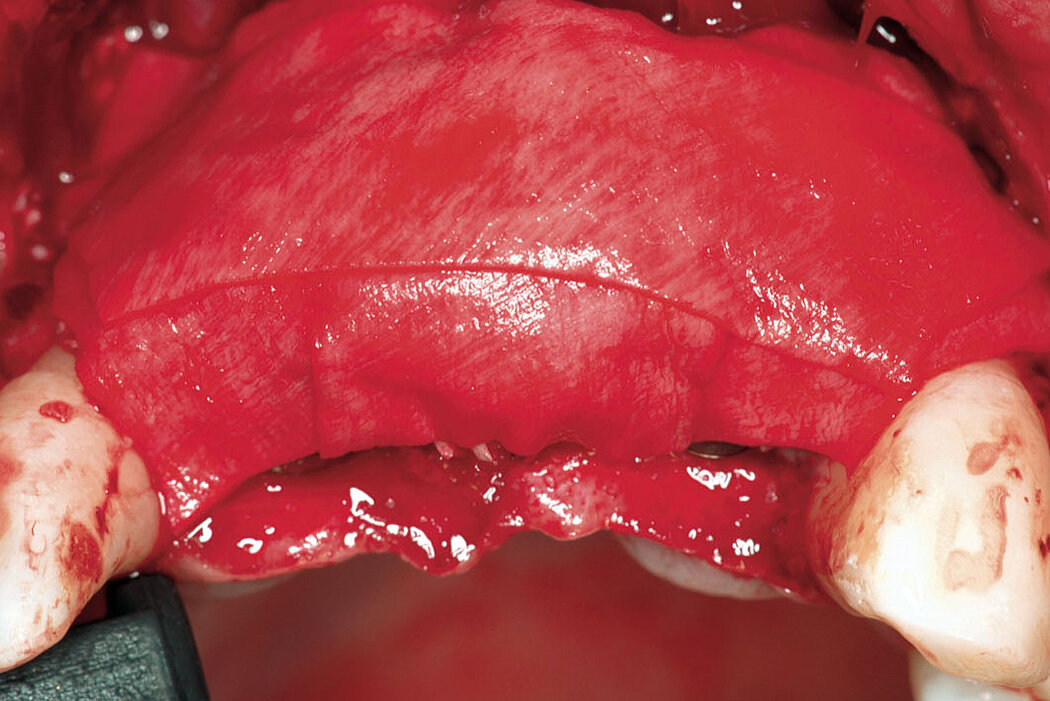
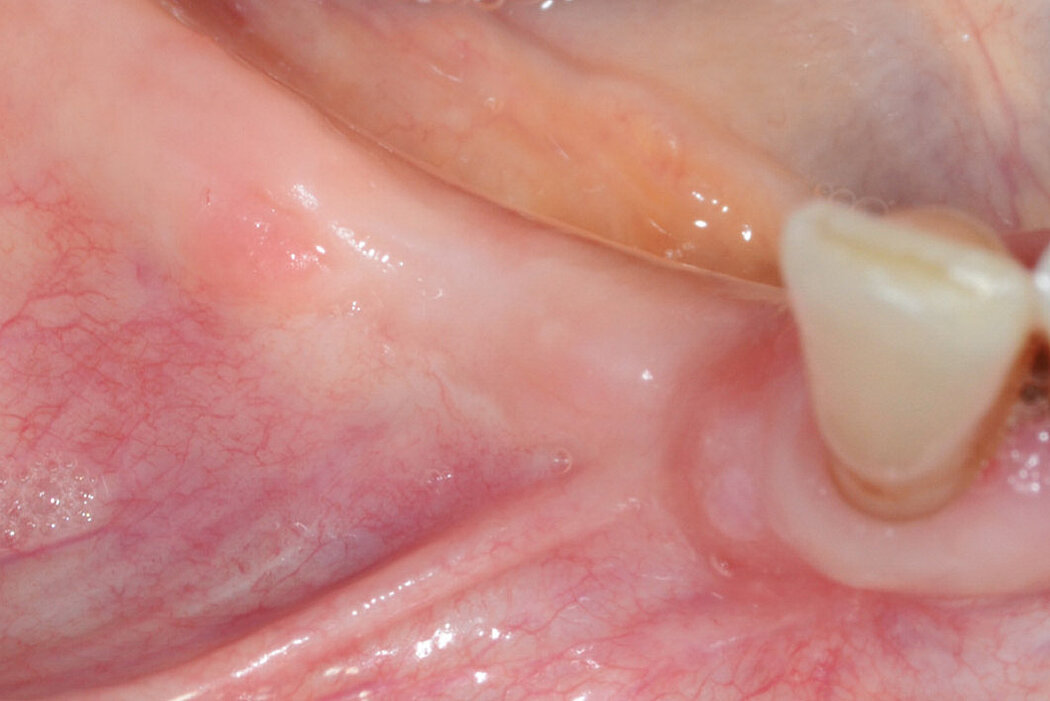
Unabhängig vom gewählten Implantationskonzept sind stabile und gesunde Hart- und Weichgewebeverhältnisse ein grundlegender Garant für die periimplantäre Gesundheit Ihres Patienten und den Langzeiterfolg des inserierten Implantates.
Entscheidende Voraussetzung
Ist ein inseriertes Implantat nicht vollständig von Knochen und Weichgewebe umschlossen, ist eine funktionell und ästhetisch befriedigende Versorgung Ihres Patienten nicht möglich. Komplikationen wie Entzündungen, Rezessionen an Implantaten und auch die Ausbildung einer Periimplantitis können unter Umstän-
den zum Implantatverlust führen.
Durch die Wahl der situationsbedingten Implantationsstrategie und des ent-
sprechenden Augmentationskonzeptes in Kombination mit den etablierten Geistlich Biomaterialien, lassen sich gut vorhersagbare Behandlungsergebnisse erzielen.
Zielführend für unterschiedliche Indikationen
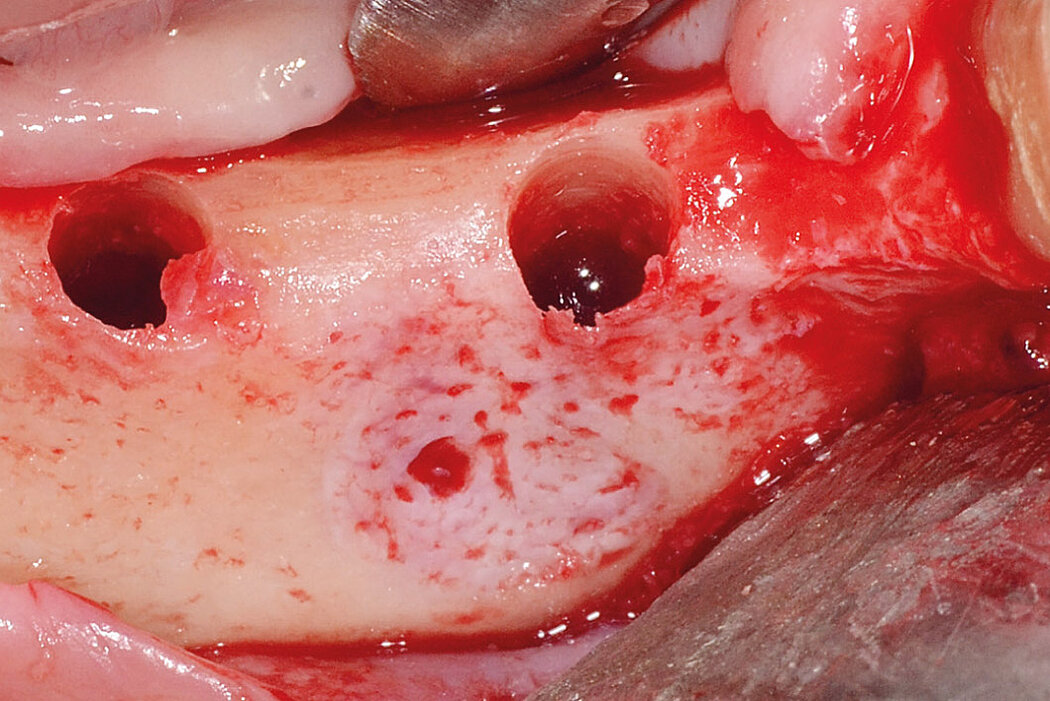
Abhängig von der Defektlage und -größe können Sie entweder durch die Augmen-
tation direkt während der Implantation durch eine Spaltauffüllung/Fill the Gap, einer Materialanlagerung direkt am Implantat oder auch zweizeitig bei größeren Defekten eine optimale knöcherne Grundvoraussetzung für die Implantat-
behandlung schaffen.
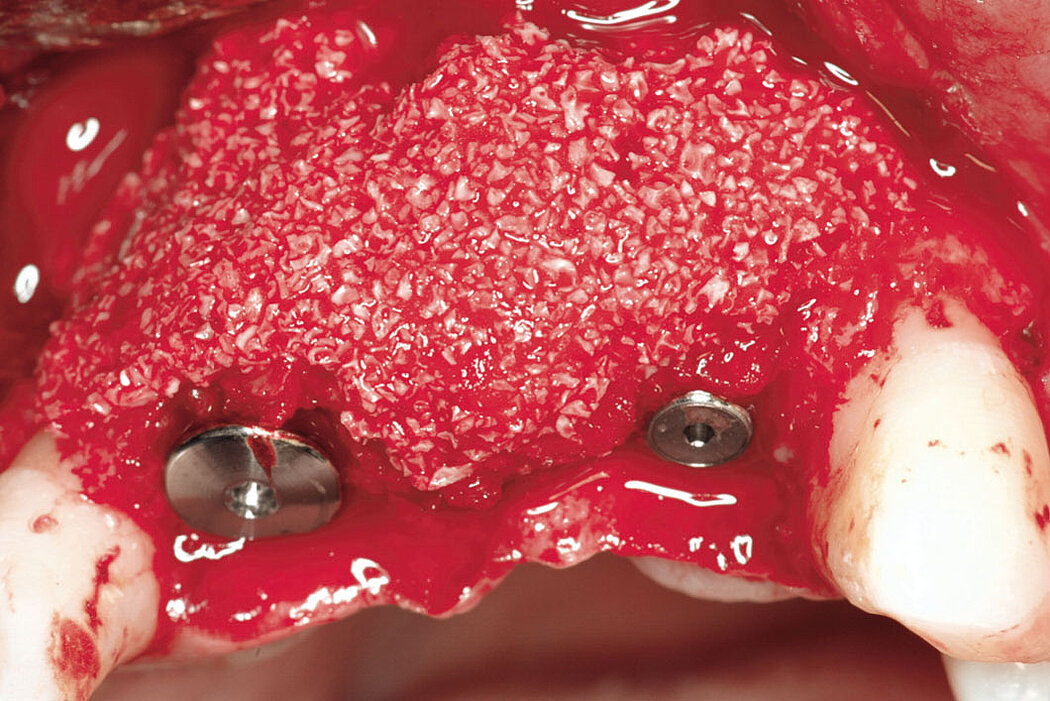
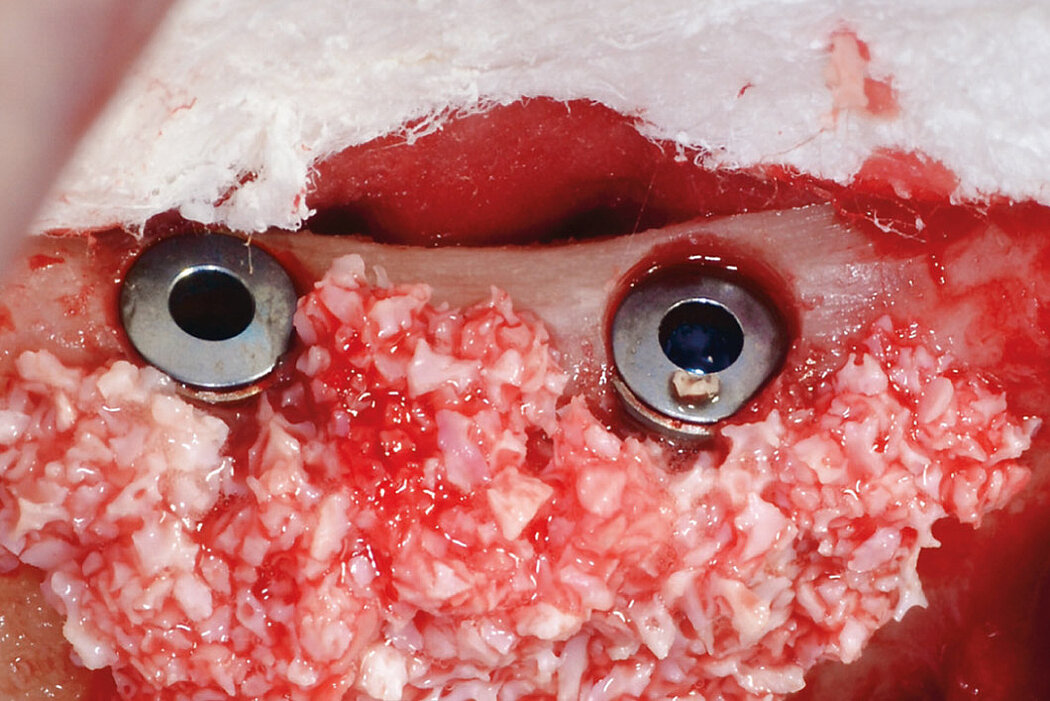
Die Defektregeneration im Rahmen einer klassischen Guided Bone Regeneration (GBR) mit Geistlich Bio-Oss® und Geistlich Bio-Gide® ist eine wissenschaftlich sehr gut dokumentierte und etablierte Augmentationsmethode, um langzeitvolumen-
stabilen Knochen als Implantatlager zu generieren und das unabhängig davon, ob Sie eine ein- oder zweizeitige Versorgung planen.
Um die Regeneration größerer oder komplexer Defekte zu unterstützen, muss dem Knochenersatzmaterial ausreichend Raum und Ruhe gegeben werden, damit die Wundheilung und Geweberegeneration ungestört stattfinden kann. In Abhängig-
keit des vorhandenen Knochendefekts kann eine zusätzliche Stabilisierung des Augmentats notwendig werden. Hierfür bieten sich Techniken wie die Stabilized Bone Regeneration (SBR®) mit den Geistlich Schirmschrauben an.
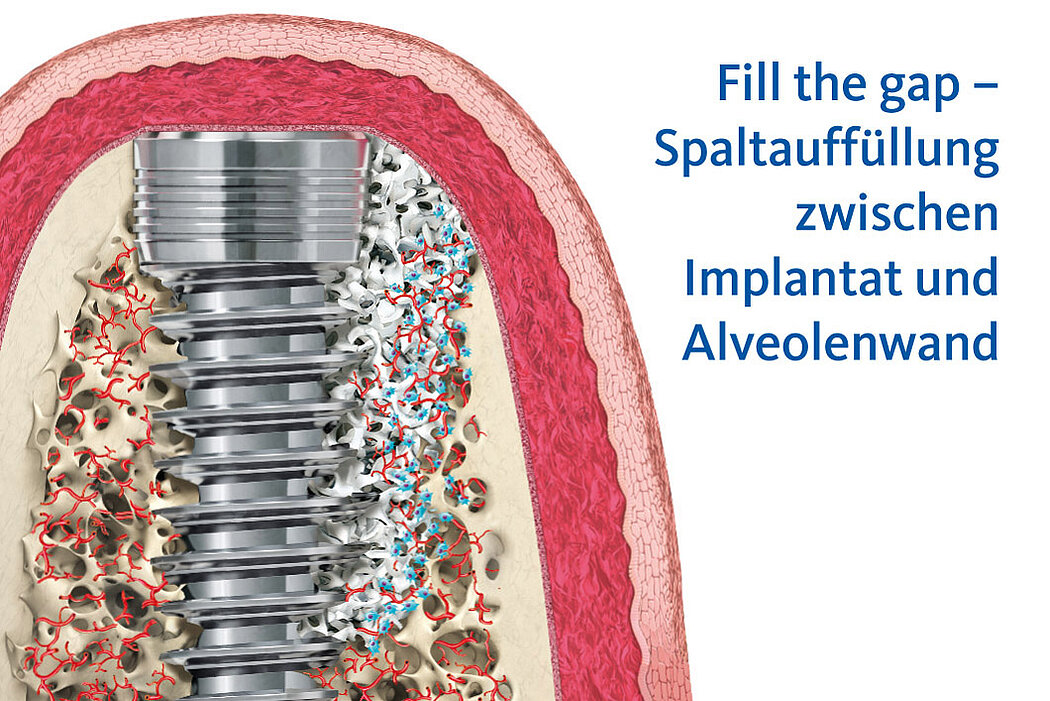
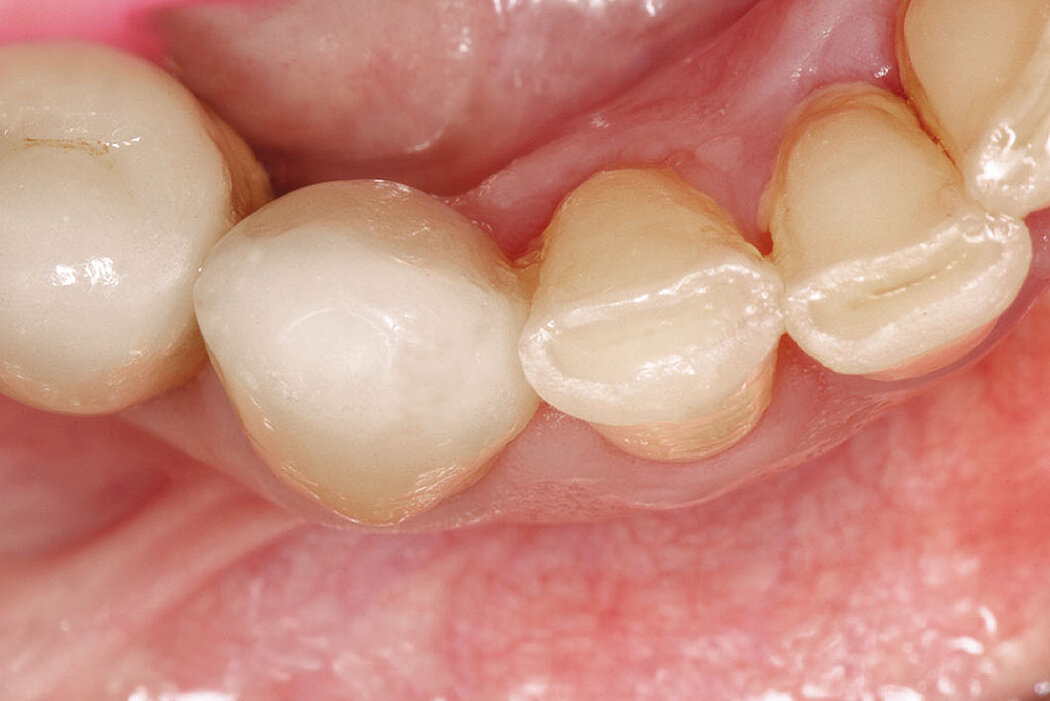
Bei der Sofortimplantation handelt es sich um ein etabliertes Konzept, um den Patienten direkt nach der Zahnextraktion mit einem Implantat zu versorgen. Hierbei müssen jedoch einige wichtige Faktoren berücksichtigt werden.
Mindestens 8 mm bukkale Lamelle
Um vorhersehbare und gute Behandlungserfolge bei einer Sofortimplantation garantieren zu können, müssen neben der Patientencompliance und den chirurgischen Fertigkeiten auch besondere biologische Einflussfaktoren berücksichtigt werden. So ist eine ausreichend starke bukkale Lamelle, mit mindestens 1 mm Stärke, eine essenzielle Grundvoraussetzung für den Implantaterfolg. Studien haben gezeigt, dass bei einem Großteil (ca. 71 %) untersuchter Extraktionsalveolen im Oberkiefer sehr dünne bukkale Lamellen
(≤ 1 mm) vorzufinden sind. Um diese Alveolen sicher und erfolgreich implantologisch zu versorgen, sind zusätzliche augmentative Maßnahmen erforderlich.1
Das Fundament einer langfristigen periimplantären Gesundheit
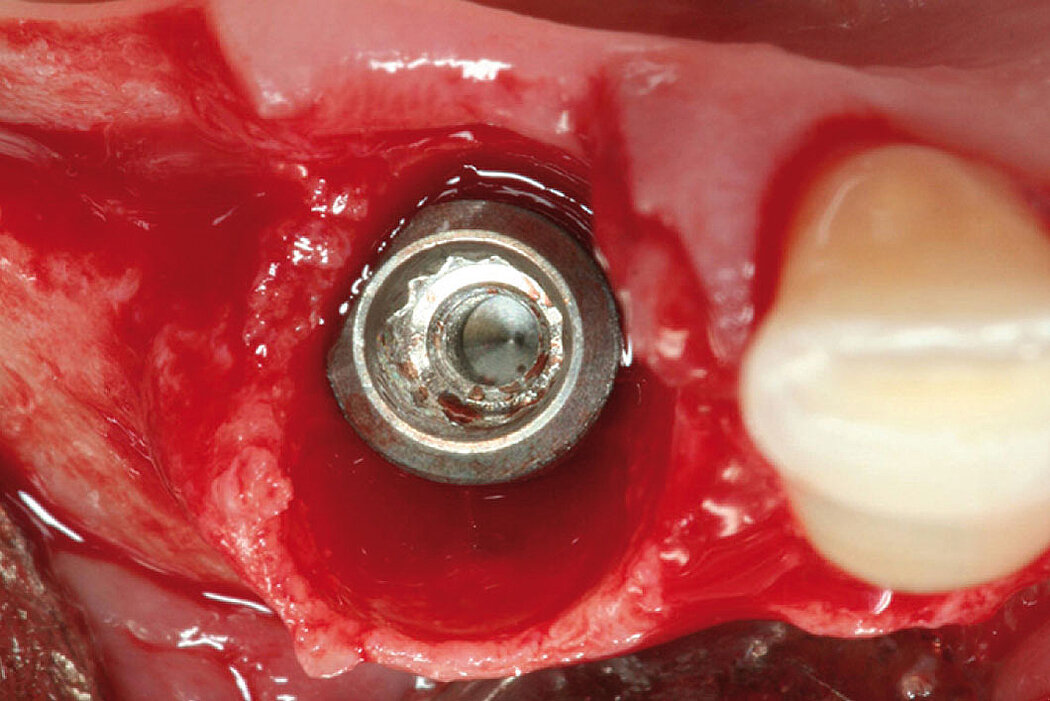
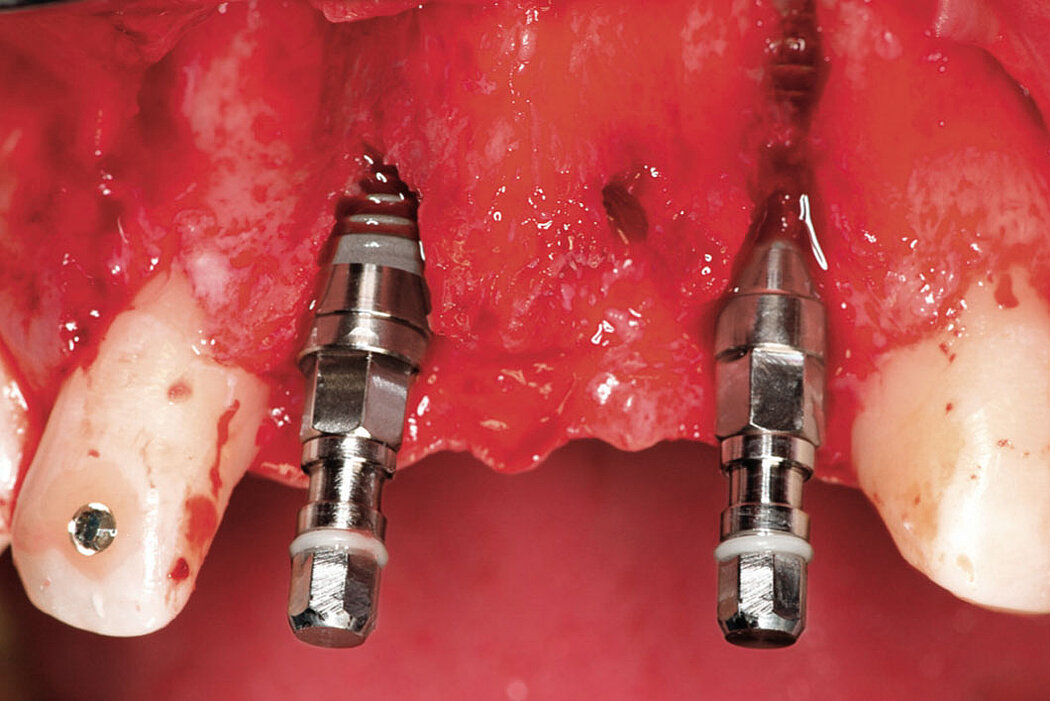
Die Augmentation des periimplantären Spalts (Fill the Gap) mit Geistlich Bio-Oss®
/Geistlich Bio-Oss® Collagen wirkt sich positiv sowohl auf den knöchernen als auch den weichgewebigen Volumenerhalt aus.2 Beides sind wichtige Grundvoraussetz-
ungen für den Langzeiterfolg des Implantates und die periimplantäre Gesundheit ihres Patienten.
- Huynh‐Ba G et al. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin. Oral Impl. Res. 21, 2010; 37–42. (clinical study)
- Cardaropoli D et al. Soft tissue contour changes at immediate implants: a randomized controlled clinical study. Int J Periodontics Restorative Dent. 2014 Sep–Oct; 34(5):631– 7. doi: 10.11607/prd.1845. PMID:25171033. (clinical study)
- Chappuis V et al. Effectiveness of Contour Augmentation with Guided Bone Regeneration: 10-Year Results. Journal of dental research vol. 97,3 (2018): 266–274. (clinical study)
- Wessing B et al. Guided Bone Regeneration with Collagen Membranes and Particulate Graft Materials: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2018 January/February;33(1):87–100. (systematic review and meta-analysis )
- Urban I et al. Effectiveness of vertical ridge augmentation interventions: A systematic review and meta- analysis J Clin Periodontol. 2019;46(Suppl.21):319–339 (systematic review and meta-analysis )
- Benic GI, Bernasconi M, Jung RE, Hämmerle CH. Clinical and radiographic intrasubject comparison of implants placed with or without guided bone regeneration: 15-year results. J Clin Periodontol. 2017;44:315-325 (clinical study)
- Elnayef B. Vertical Ridge Augmentation in the Atrophic Mandible: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2017 Mar/Apr;32(2):291–312 (systematic review and meta-analysis )
- Schlee M. Die Tentpole-Technik zur Verdickung von Hart und Weichgewebe. 24 Inspiration & Insights Magazin. Deutschland/Schweiz 1/2.2016
- Daga D. Tentpole technique for bone regeneration in vertically deficient alveolar ridges: A prospective study. J Oral Biol Craniofac Res. 2018;8(1) :20–24. (clinical study)
- Neto J. The positive effect of tenting screws for primary horizontal guided bone regeneration: A retrospective study based on cone-beam computed tomography data. Clin Oral Impl Res. 2020;00:1–10. (clinical study)
- Stumpf et al. Die Umbrella-Technik zur Augmentation atrophierter Kieferkämme. Implantologie 2020;28(4):403–413 (clinical case series)
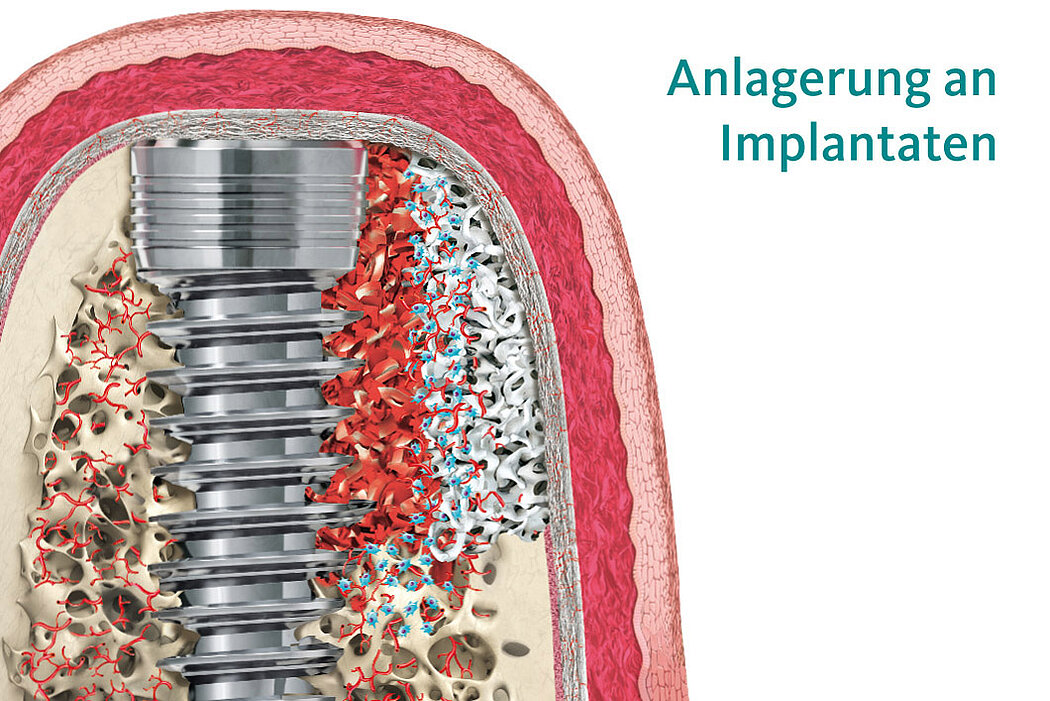
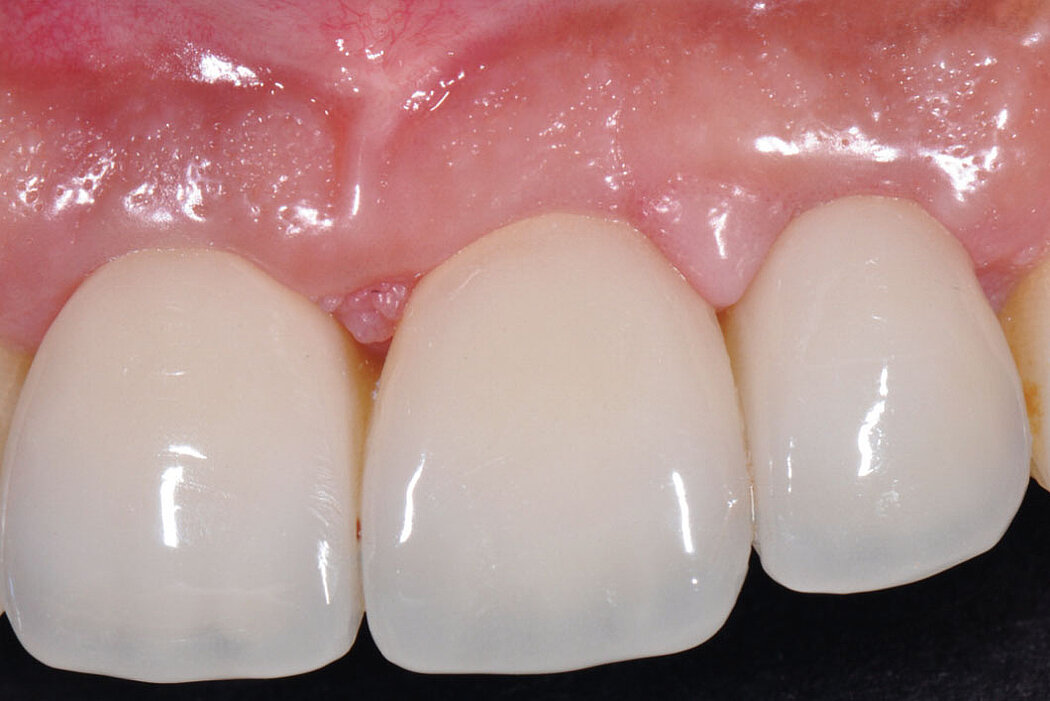
95 % Erfolg nach 10 Jahren mit guten ästhetischen Ergebnissen
Durch die simultan zur Implantation durchgeführte 2-Schicht-Konturaugmentation (autologe Knochenchips und Geistlich Bio-Oss®) konnten deutliche knöcherne Regenerationserfolge nachgewiesen werden. Die 10-Jahres-Daten zeigen, dass im
Mittel die ursprünglich nicht vorhandenen fazialen Knochenwände mit einer Stärke von 1,67 mm aufgebaut werden konnten. Im Rahmen der Studie konnte eine 10-Jahres-Implantaterfolgsrate von 95 % mit ansprechenden ästhetischen Ergebnissen und einem guten Pink Esthetic Score erreicht werden.3
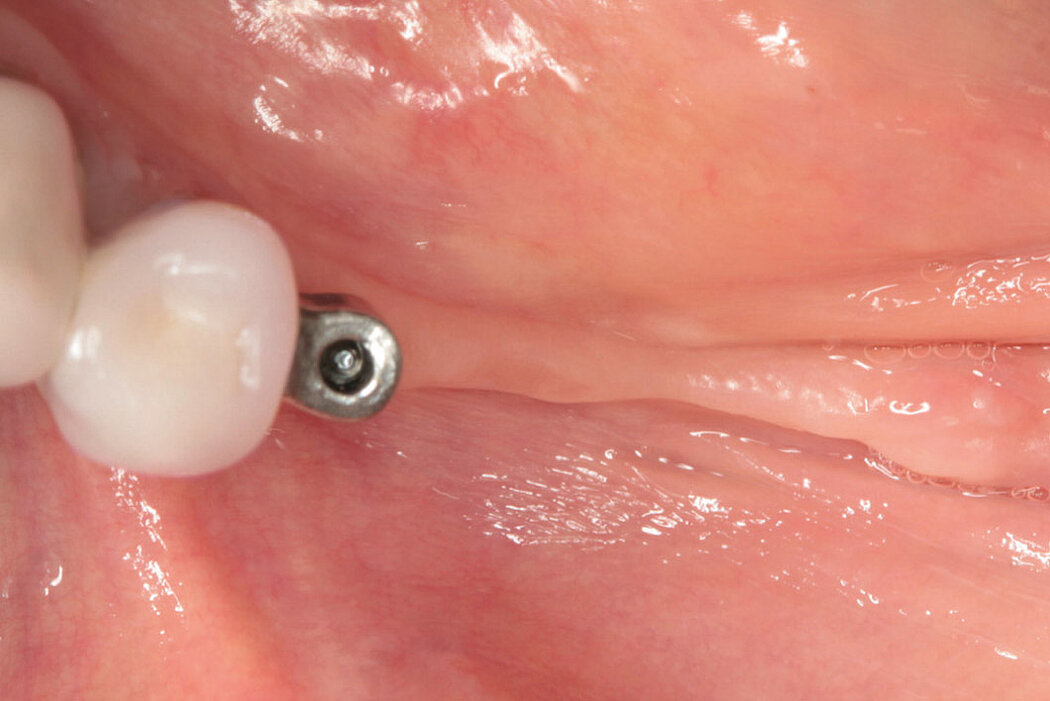
Stabile Gewebeverhältnisse für den Implantaterfolg
Der in der Studie dargestellte deutliche Knochenaufbau, die stabilen Weichgewebe-
verhältnisse (die Breite der keratinisierten Mucosa in Verbindung mit deutlich reduzierten Sondierungstiefen) und das daraus resultierende geringere Risiko für Schleimhautrezessionen unterstreichen die Wirksamkeit der angewendeten Methode, um periimplantären Komplikationen vorzubeugen und stabile knöcherne und weichgewebige Strukturen für den Erfolg der Implantation zu schaffen.
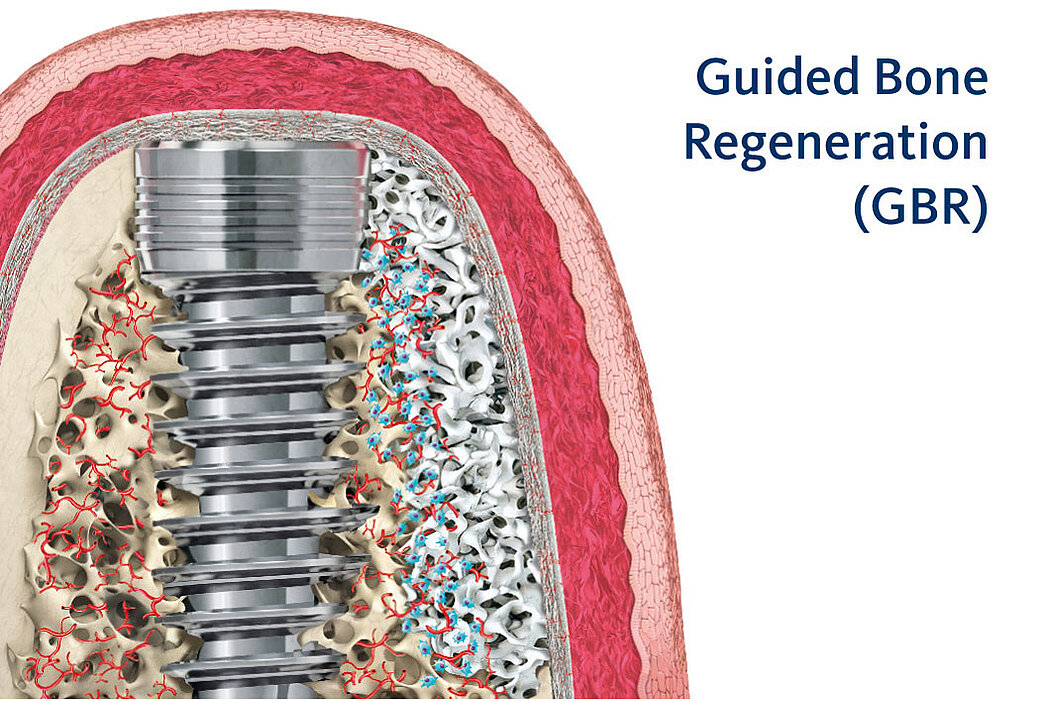
Die GBR ein vorhersagbares Verfahren
Die GBR ist ein etabliertes und wissenschaftlich sehr gut dokumentiertes chirurgisches Verfahren, bei dem Knochenersatzmaterialien und Barriere-
membranen verwendet werden, um die Knochenregeneration in Defekten zu stimulieren und zu dirigieren.
Geringere Komplikationsrate
Die GBR ist eine ausführlich beschriebene Augmentationstechnik, die auf Grundlage von zahlreichen Veröffentlichungen mit hohem Evidenzniveau hervorragende, reproduzierbare Ergebnisse und hohe langfristige Erfolgsraten liefert 8,10 und im Vergleich zu anderen Augmentationsmethoden, insbesondere auch bei komplexen Augmentationen, mit durchschnittlich 12 % geringere Komplikationsraten aufweist.5
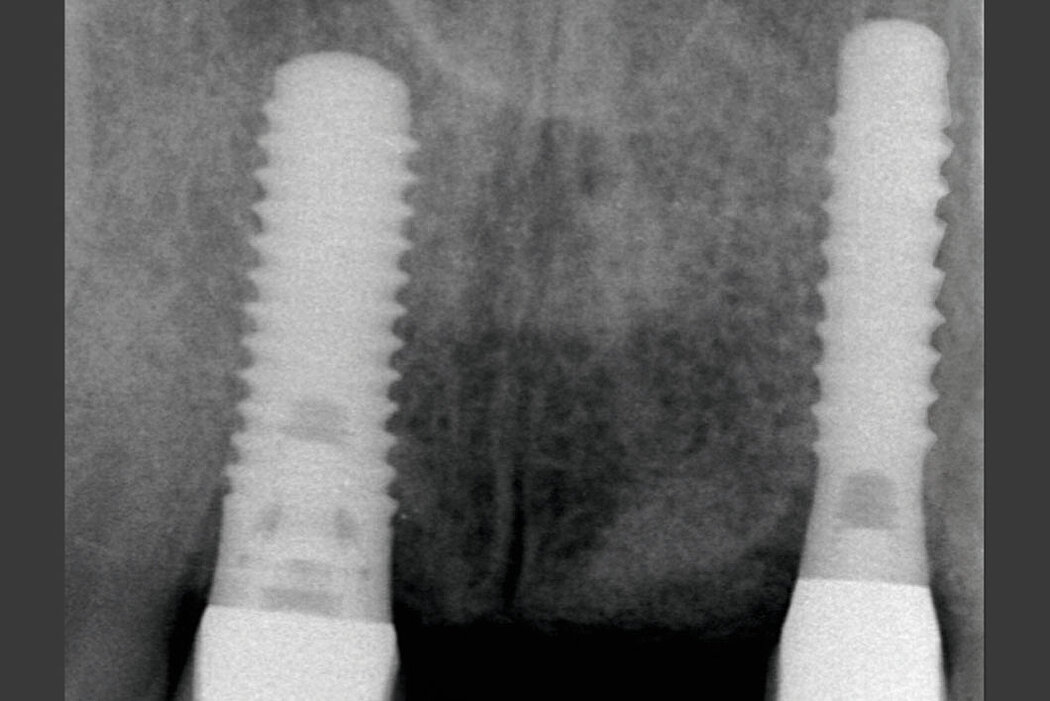
45-Jahres-Daten zu Geistlich Bio-Oss® und Geistlich Bio-Gide®
Implantate, die in mit Geistlich Bio-Oss® und Geistlich Bio-Gide® regenerierte Defekte inseriert wurden, zeigen nach 15 Jahren bezüglich der klinischen Situation, der Implantatüberlebensrate sowie der Stärke des bukkalen Knochens an den Implantaten vergleichbare Ergebnisse wie Implantate, die in gesunden nativen Knochen implantiert wurden.6
99,6 % Implantatüberlebensrate für ihren Behandlungserfolg
Unterschiedliche Studien belegen, dass im Vergleich zu anderen Augmentationsmethoden, die GBR mit Implantatüberlebensraten von 99,6 % und Implantaterfolgsraten von bis zu 100 % außerordentliche Erfolgsaussichten aufweisen.
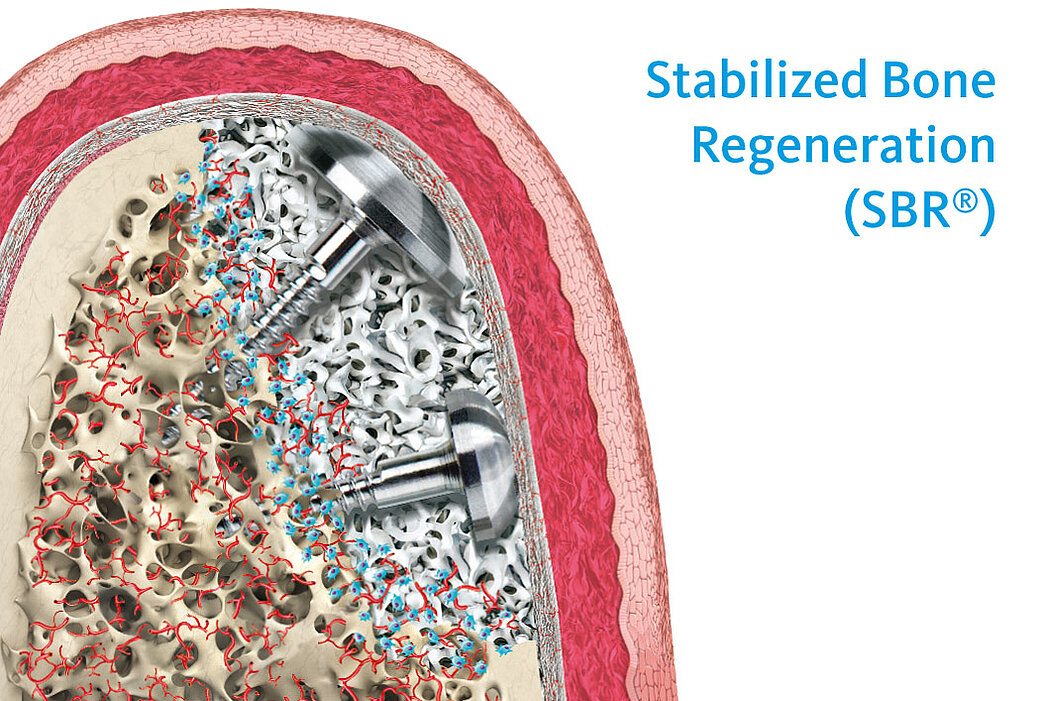
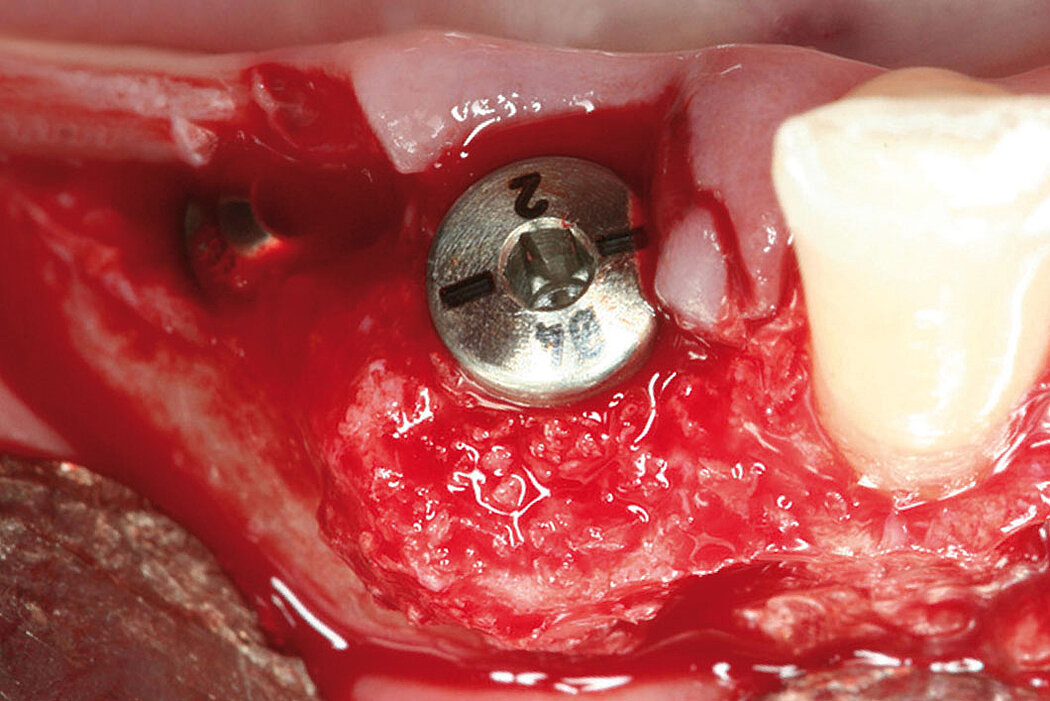
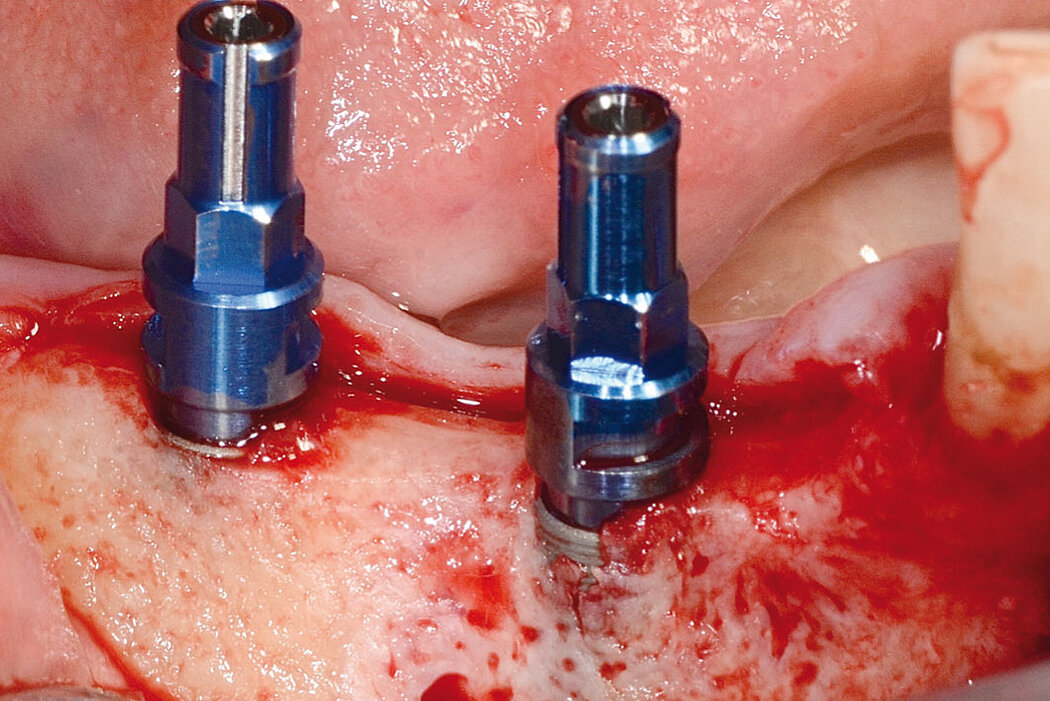
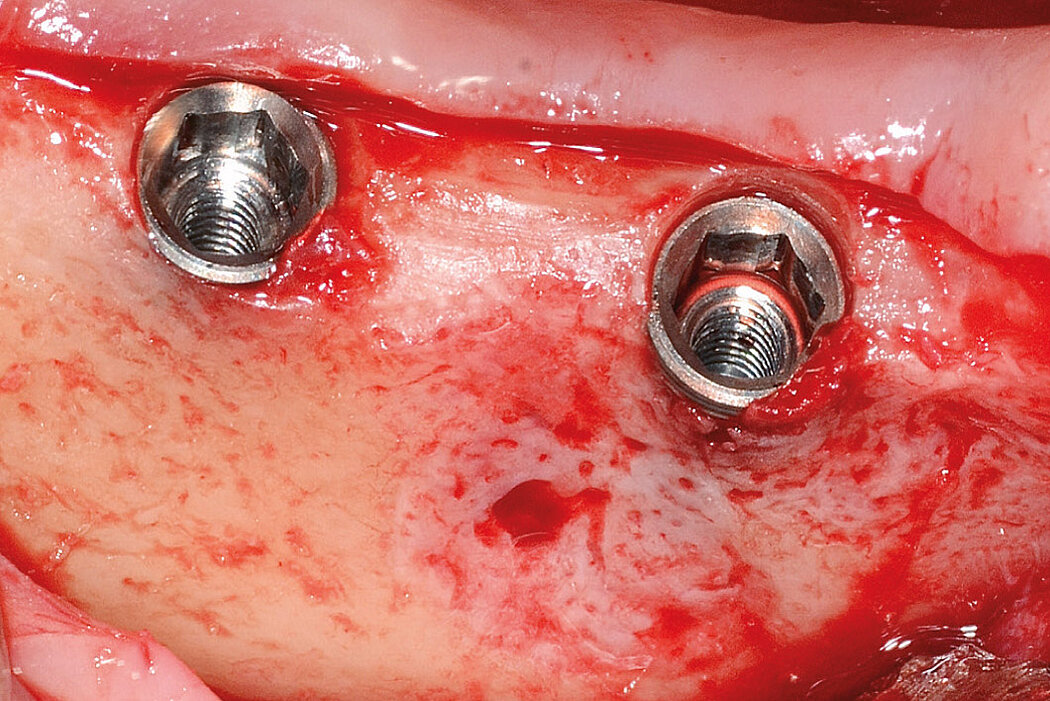
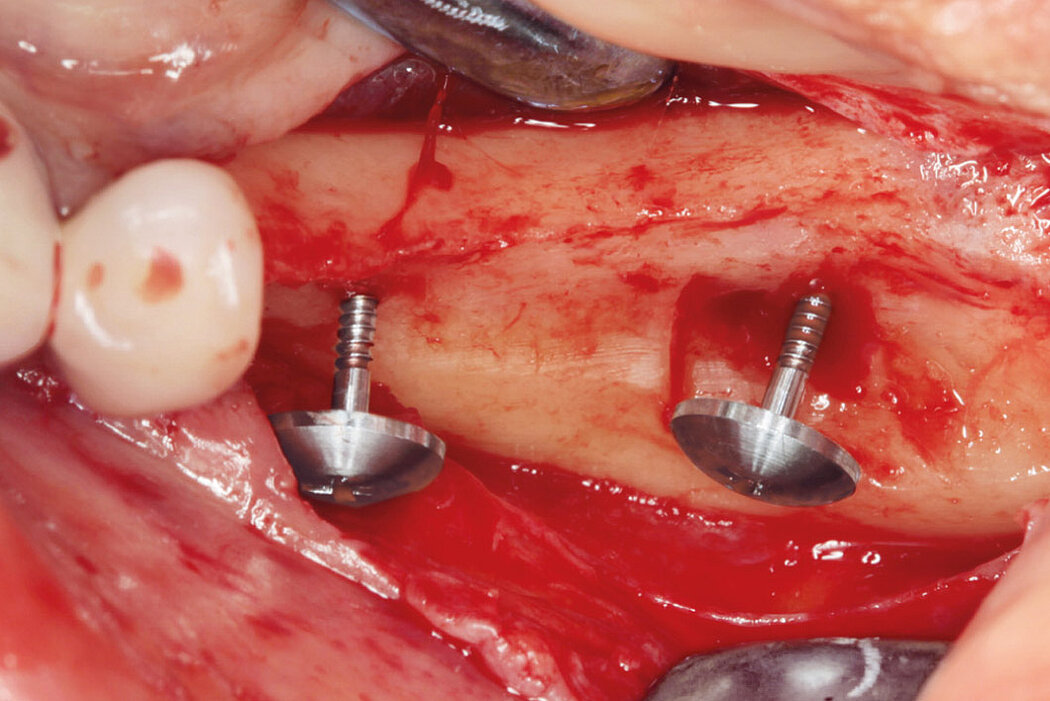
Raum und Ruhe für den augmentierten Bereich
Neben der Materialauswahl und den chirurgischen Fertigkeiten des Behandlers, besteht ein weiterer Erfolgsfaktor bei Augmentationen darin, dem Augmentat Raum und Ruhe zu schaffen.8 Durch die Verwendung von Schirmschrauben kann partikuläres Knochenersatzmaterial, auch bei der Versorgung größerer vertikaler Defekte9, so stabilisiert werden, dass es in Kombination mit einer Kollagenmembran ausgezeichnete regenerative Ergebnisse liefert9, Durch die Verwendung von Schirmschrauben mit Geistlich Bio-Oss® und Geistlich Bio-Gide® konnte, im Vergleich zur konventionellen GBR ohne die Stabilisierung des Augmentates, signifikant mehr Knochenvolumen aufgebaut werden.10
SBR-Technik: 99,59 %* Augmentationserfolg
Stumpf et al. beschreiben die Augmentation mit Schirmschrauben auch als ein sehr planbares und komplikationsarmes Verfahren. Von insgesamt 243 behandelten Fällen kam es in nur 32 Fällen zu einer Schraubenexposition und nur in einem Fall zum gesamten Verlust des Augmentates.* Des Weiteren konnten im Mittel 4,72 mm vertikaler und 4,29 mm horizontaler Knochenzugewinn nachgewiesen werden.11
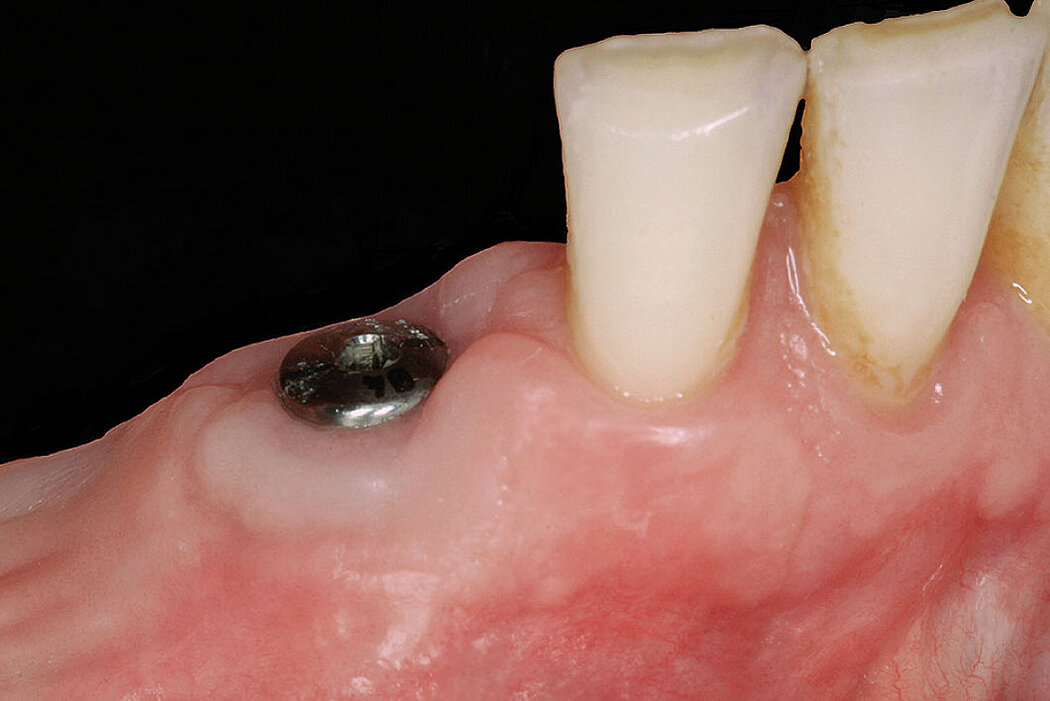
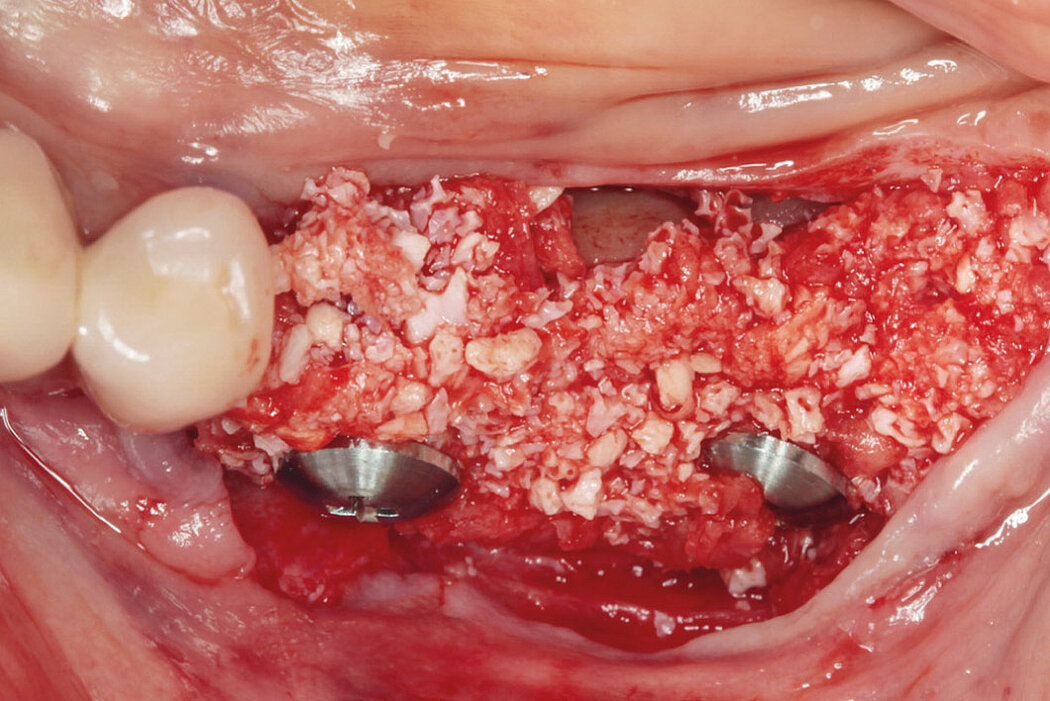
Gesunder Knochen für den Implantaterfolg
Die Stabilized Bone Regeneration ist eine wirksame Technik, um auch bei größeren vertikalen Defekten ein langzeitstabiles Implantatbett zu schaffen und dadurch Ihre Patienten optimal implantologisch versorgen zu können.
Referenzen
- Huynh‐Ba G et al. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin. Oral Impl. Res. 21, 2010; 37–42. (clinical study)
- Cardaropoli D et al. Soft tissue contour changes at immediate implants: a randomized controlled clinical study. Int J Periodontics Restorative Dent. 2014 Sep–Oct; 34(5):631– 7. doi: 10.11607/prd.1845. PMID:25171033. (clinical study)
- Chappuis V et al. Effectiveness of Contour Augmentation with Guided Bone Regeneration: 10-Year Results. Journal of dental research vol. 97,3 (2018): 266–274. (clinical study)
- Wessing B et al. Guided Bone Regeneration with Collagen Membranes and Particulate Graft Materials: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2018 January/February;33(1):87–100. (systematic review and meta-analysis )
- Urban I et al. Effectiveness of vertical ridge augmentation interventions: A systematic review and meta- analysis J Clin Periodontol. 2019;46(Suppl.21):319–339 (systematic review and meta-analysis )
- Benic GI, Bernasconi M, Jung RE, Hämmerle CH. Clinical and radiographic intrasubject comparison of implants placed with or without guided bone regeneration: 15-year results. J Clin Periodontol. 2017;44:315-325 (clinical study)
- Elnayef B. Vertical Ridge Augmentation in the Atrophic Mandible: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2017 Mar/Apr;32(2):291–312 (systematic review and meta-analysis )
- Schlee M. Die Tentpole-Technik zur Verdickung von Hart und Weichgewebe. 24 Inspiration & Insights Magazin. Deutschland/Schweiz 1/2.2016
- Daga D. Tentpole technique for bone regeneration in vertically deficient alveolar ridges: A prospective study. J Oral Biol Craniofac Res. 2018;8(1) :20–24. (clinical study)
- Neto J. The positive effect of tenting screws for primary horizontal guided bone regeneration: A retrospective study based on cone-beam computed tomography data. Clin Oral Impl Res. 2020;00:1–10. (clinical study)
- Stumpf et al. Die Umbrella-Technik zur Augmentation atrophierter Kieferkämme. Implantologie 2020;28(4):403–413 (clinical case series)
Auf einen Blick
Um optimale Voraussetzungen für den Langzeiterfolg von Implantaten zu schaffen, sollte folgendes beachtet werden:
- ausreichend, langzeitstabiler Knochen
- stabile Verankerung des Implantates durch Osseointegration
- ausreichend volumenstabiles Weichgewebe mit keratinisierter Mucosa
- Ausreichend starke bukkale Lamelle, mit mindestens 1 mm Stärke1
Frühimplantation mit gleichzeitiger Konturaugmentation
- 95 % Erfolg nach 10 Jahren mit erfreulichen ästhetischen Ergebnissen3
Guided Bone Regeneration (GBR)
- Ein vorhersagbares Verfahren
- Hervorragende, reproduzierbare Ergebnisse und hohe langfristige Erfolgsraten4
- 12 % geringere Komplikationsrate5
- 99,6 % Implantatüberlebensrate7
Stabilized Bone Regeneration (SBR®)
- Raum und Ruhe für den augmentierten Bereich8
- Wirksame Technik zur Behandlung von Patienten mit großen vertikalen Defekten9
- Verbesserung der Regeneration des Hartgewebes10
- Erfolgsrate SBR-Technik: 99,59 %11
- Huynh‐Ba G et al. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin. Oral Impl. Res. 21, 2010; 37–42. (clinical study)
- Cardaropoli D et al. Soft tissue contour changes at immediate implants: a randomized controlled clinical study. Int J Periodontics Restorative Dent. 2014 Sep–Oct; 34(5):631– 7. doi: 10.11607/prd.1845. PMID:25171033. (clinical study)
- Chappuis V et al. Effectiveness of Contour Augmentation with Guided Bone Regeneration: 10-Year Results. Journal of dental research vol. 97,3 (2018): 266–274. (clinical study)
- Wessing B et al. Guided Bone Regeneration with Collagen Membranes and Particulate Graft Materials: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2018 January/February;33(1):87–100. (systematic review and meta-analysis )
- Urban I et al. Effectiveness of vertical ridge augmentation interventions: A systematic review and meta- analysis J Clin Periodontol. 2019;46(Suppl.21):319–339 (systematic review and meta-analysis )
- Benic GI, Bernasconi M, Jung RE, Hämmerle CH. Clinical and radiographic intrasubject comparison of implants placed with or without guided bone regeneration: 15-year results. J Clin Periodontol. 2017;44:315-325 (clinical study)
- Elnayef B. Vertical Ridge Augmentation in the Atrophic Mandible: A Systematic Review and Meta-Analysis. Int J Oral Maxillofac Implants. 2017 Mar/Apr;32(2):291–312 (systematic review and meta-analysis )
- Schlee M. Die Tentpole-Technik zur Verdickung von Hart und Weichgewebe. 24 Inspiration & Insights Magazin. Deutschland/Schweiz 1/2.2016
- Daga D. Tentpole technique for bone regeneration in vertically deficient alveolar ridges: A prospective study. J Oral Biol Craniofac Res. 2018;8(1) :20–24. (clinical study)
- Neto J. The positive effect of tenting screws for primary horizontal guided bone regeneration: A retrospective study based on cone-beam computed tomography data. Clin Oral Impl Res. 2020;00:1–10. (clinical study)
- Stumpf et al. Die Umbrella-Technik zur Augmentation atrophierter Kieferkämme. Implantologie 2020;28(4):403–413 (clinical case series)
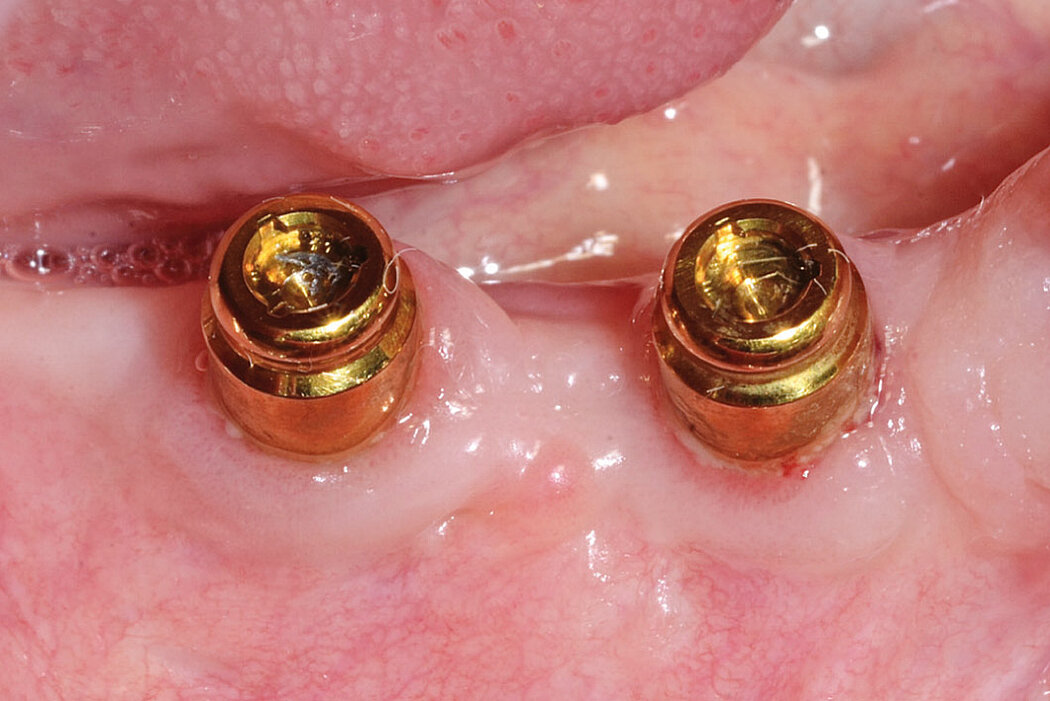
Fallbeispiele
Fallbilder mit freundlicher Genehmigung von PD Dr. Dr. Markus Schlee, Prof. Dr. Daniel Buser, Dr. Dr. Markus Tröltzsch und Dr. Philipp Olschowsky